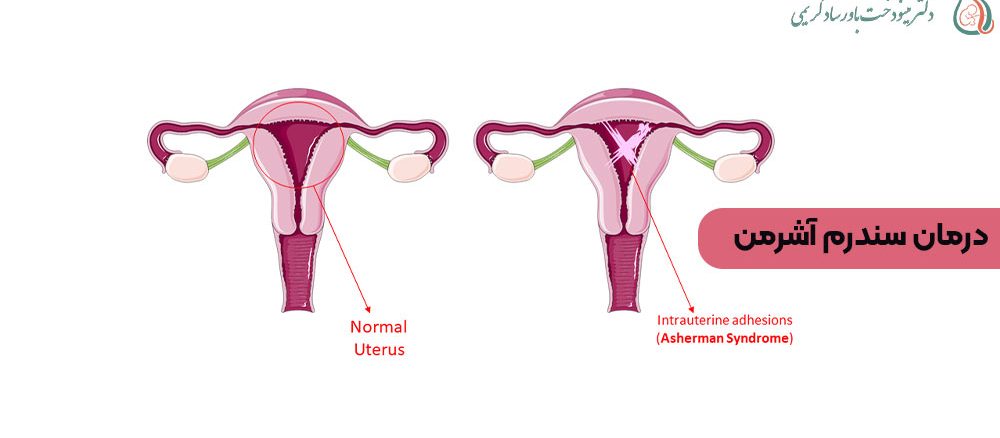
آیا راههای درمان سندرم آشرمن را می دانید؟ سندرم آشرمن یک بیماری اکتسابی است که در آن بافت اسکار (چسبندگی) در داخل رحم ایجاد میشود. این بافت اسکار میتواند تجمع پیدا کند و فضای داخلی رحم را اشغال کرده و کاهش دهد. این وضعیت ممکن است بهعنوان عارضهای در اثر برخی از روشهای درمان پزشکی برای بیماریهای زنان یا درمانهای سرطان رخ دهد. زنان مبتلا به سندرم آشرمن ممکن است علائمی مانند قاعدگیهای کم و یا عدم قاعدگی و همچنین درد لگنی و ناباروری را تجربه کنند.
با پیشرفت علم پزشکی در سالهای اخیر درباره درمان سندرمآشرمن با روشهای گوناگون مطالعات گوناگونی انجام شده است. در طی این تحقیقات دانشمندان و پزشکان به نتایجی در مورد چگونگی تشخیص سندرم آشرمن و جدیدترین درمان برای چسبندگی رحم دست پیدا کردهاند. در ادامه این مقاله از سایت دکتر باورساد کریمی با ما همراه باشید تا درباره سندرم آشرمن، علائم و روشهای درمان آن اطلاعاتی به دست بیاورید.
درمان سندرم آشرمن؛ سندرمآشرمن چیست؟
سندرم آشرمن یک بیماری نادر و اکتسابی است که در آن بافت اسکار که به آن چسبندگیهای داخل رحمی هم گفته میشود در داخل رحم تجمع پیدا میکند. تجمع این بافت اضافی در داخل رحم سبب میشود تا فضای داخلی رحم کاهش پیدا کرده و باعث ایجاد درد لگنی، خونریزی غیرطبیعی رحمی و مشکلات باروری شود.
سندرم آشرمن در دسته بیماریهای نادر قرار دارد و آمار دقیقی نیز از آمار ابتلا به آن وجود ندارد؛ چراکه ممکن است برخی از افراد مبتلا هیچگاه متوجه ابتلای خود به این سندرم نشوند و برای درمان سندرم آشرمن به پزشک مراجعه نکنند.
چه کسانی به سندرمآشرمن مبتلا میشوند؟
ازآنجاییکه این سندرم در دسته بیماریهای اکتسابی قرار میگیرد وجود عواملی متعددی ممکن است باعث بروز این بیماری شود. سندرم آشرمن با ایجاد بافت چسبنده در داخل بافت رحم و محدودکردن فضای داخلی آن و در برخی موارد نیز با مسدودکردن دهانه آن مانع عملکرد طبیعی رحم میشود. بافت اسکار ایجاد شده داخل رحم میتواند بر اثر بروز برخی عفونتها، جراحی و یا حتی در برخی موارد پس از درمان سرطان رخ میدهد. از جمله رایجترین عواملی که سبب بروز این سندروم میشود و یا خطر ابتلا به آن را افزایش میدهند به شرح زیر هستند.
1. درمان سندرمآشرمن؛ جراحی های رحمی
برخی جراحیهای رحمی از جمله هیستروسکوپی درمانی، دیلاتاسیون، کورتاژ پیچیده (D&C)، زایمان سزارین، عفونتهای داخلی و یا پرتودرمانی که درگذشته انجام شدهاند میتوانند خطر ابتلا به این سندرم را افزایش دهند. هیستروسکوپی درمانی روشی است که طی آن پزشک دوربین را به داخل رحم وارد کرده و با ابزار الکتریکی فیبروئید رحم را برمیدارد.
دیلاتاسیون و کورتاژ (D&C) فرایندی پزشکی است که طی آن دهانه رحم باز شده و بافت اسکار ایجاد شده که ممکن است شامل اندومتریوم (بافت داخلی رحم) و یا بافتی از سقطجنین عمدی باشد، برداشته میشود. این روش درمانی بهصورت معمول باعث ایجاد اسکار نمیشود مگر اینکه عفونت زمینهای وجود داشته باشد. در برخی موارد سزارین و بهویژه محل بخیهها نیز میتواند باعث ایجاد بافت اسکار شود. این مورد زمانی پیش میآید که عفونتی در حین عمل وجود داشته باشد.
2. تشخیص سندرم آشرمن؛ عفونت ها
عفونتها معمولاً بهتنهایی باعث ابتلا به سندرم آشرمن نمیشوند، اما اگر عفونت در زمان جراحی رحم مانند D&C یا سزارین وجود داشته باشد، ممکن است این بیماری ایجاد شود. عفونتهایی مانند سرویسیت و بیماری التهابی لگنی (PID) ممکن است منجر به سندرم آشرمن شوند. داشتن سابقه عفونت لگنی درمان نشده و یا حتی درمان دیرهنگام نیز ممکن است خطر ابتلا به سندرم آشرمن را افزایش دهد. نگران نباشید تشخیص و درمان سندرم آشرمن با روش های پیشرفته آسان است.

3. برخی درمانهای سرطان
گاهی اوقات، درمانهایی مانند پرتودرمانی برای درمان سرطان دهانه رحم میتواند منجر به ایجاد چسبندگی (بافت اسکار) و در نهایت سندرم آشرمن شود.
علائم سندرمآشرمن چیست؟
قبل از آشنایی با درمان سندرم آشرمن بهتر است با علائم آن آشنا شوید. افراد مبتلا به سندرم آشرمن ممکن است علائم گوناگونی را بروز دهند که این علائم نیز در افراد مختلف متفاوت هستند. برخی از رایجترین این علائم تشخیص سندرم آشرمن به شرح زیر هستند:
- عدم قاعدگی (آمنوره) یا خونریزی غیرطبیعی رحمی
- احساس گرفتگی شدید یا درد لگنی
- دشواری در باردارشدن یا حفظ بارداری
سندرم آشرمن همیشه با علائم ظاهر نمیشود و در برخی موارد نیز ممکن است فرد بدون هیچ علائمی مبتلا به این سندرم باشد و حتی قاعدگی نیز داشته باشد.
درمان سندرم آشرمن؛ آیا IUD میتواند باعث سندرم آشرمن شود؟
دستگاه داخل رحمی (IUD) که نوعی روش پیشگیری از بارداری است و بهعنوان روشی طولانیمدت شناخته میشود با قرارگرفتن در رحم از باردارشدن فرد جلوگیری میکند. ازآنجاییکه این دستگاه بهصورت طولانیمدت در رحم قرار میگیرد و چند سال باقی میماند. همچنین در هنگام قراردادن آن داخل رحم همواره خطر ایجاد عفونت و بافت اسکار وجود دارد میتواند از دلایل ایجادکننده سندرم آشرمن در برخی افراد شود. بااینحال، این موضوع بهعنوان علت اثباتشده بروز سندرم آشرمن شناخته نشده است و IUD ها به طور معمول با این بیماری ارتباطی ندارند.
چگونگی تشخیص سندرمآشرمن
در بخش قبلی به علائمی که فرد در هنگام ابتلا به سندرم آشرمن بروز میدهد اشاره شد. باوجودآنکه این علائم اثباتکننده قطعی ابتلای فرد به این سندرم نیستند؛ اما پزشک علائمی مانند درد لگنی، آمنوره (عدم قاعدگی)، خونریزی غیرطبیعی رحمی یا مشکلات بارداری و حفظ بارداری را در فرد بررسی میکند. پس از آن نیز سابقه پزشکی فرد شامل انجام عمل دیلاتاسیون و کورتاژ (D&C)، سزارین، پرتودرمانی یا عفونت لگنی بررسی میشود تا مشخص شود تا آیا شما در دسته افراد پرریسک برای ابتلا به سندرم آشرمن هستید یا خیر.
در پایان نیز پزشک با معاینه نظر قطعی خود را در زمینه تشخیص سندرم آشرمن بیان میکند. برای تشخیص بافت اسکار در داخل رحم، ممکن است پزشک از روش سونوهیستروگرام استفاده کند. در این روش درمان سندرم آشرمن، پزشک مقدار کمی محلول سالین را از طریق یک کاتتر کوچک به حفره رحمی تزریق میکند و سپس با استفاده از سونوگرافی واژینال بررسی میکند که آیا بافتی حفره یا دهانه رحم را مسدود کرده است یا خیر.
چه آزمایش های تصویربرداری برای تشخیص سندرمآشرمن استفاده میشود؟
آزمایشهای تصویربرداری به پزشک شما این امکان را میدهند تا اندامهای داخلی شما را بررسی کنند. این آزمایشها که اطلاعات جامعی از داخل رحم ارائه میکنند میتواند بهصورت خارجی و یا واژینال انجام شوند. بهصورت کلی آزمایشهای تصویربرداری شامل موارد زیر هستند:
- سونوگرافی: این نوع سونوگرافی زنان و مامایی با استفاده از امواج صوتی، تصویری از اندامهای داخلی شما ایجاد میکند. سونوگرافی میتواند بهصورت خارجی روی پوست یا داخلی با سونوگرافی واژینال انجام شود. در روش داخلی، یک ابزار نازک به واژن وارد میشود.
- تشخیص سندرم آشرمن؛ هیستروسکوپی: در این روش، پزشک از یک ابزار نازک با دوربین برای مشاهده داخل رحم استفاده میکند. این ابزار از طریق واژن وارد دهانه رحم شده و سپس به داخل رحم هدایت میشود. هیستروسکوپی امکان مشاهده دقیق فضای داخلی رحم را فراهم میکند و همچنین میتواند برای درمان سندرم آشرمن استفاده شود.
- سونوهیستروگرافی با تزریق سالین: سونوهیستروگرافی همراه با محلول سالین (ترکیبی از نمک و آب) برای ایجاد تصویری واضح از داخل رحم استفاده میکند. این مایع رحم را باز میکند تا پزشک بتواند جزئیات شکل و نواقص حفره رحمی را مشاهده کند.
سندرمآشرمن چگونه درمان میشود؟
روشهای مختلفی برای درمان سندرم آشرمن وجود دارد. در جلسه تشخیص سندرم آشرمن پزشک از علائم شما میپرسد. بهتر است در این جلسه بهتمامی موارد در بدن خود از جمله سابقه جراحیهای کورتاژ و سقطجنین که در پرونده پزشکیتان ذکر نشده و دردی که در ناحیه لگن یا شکم دارید و همچنین تصمیمتان برای بارداری در آینده صحبت کنید. پس از تشخیص هدف اصلی برای درمان سندرمآشرمن حذف بافت اسکار و چسبندگی رحم و بازگرداندن رحم بهاندازه و شکل اصلی آن است. درمان سندرمآشرمن میتواند به موارد زیر کمک کند:
- کاهش دردهای شکم و لگن
- بازگرداندن چرخه قاعدگی طبیعی
- امکان بارداری در صورت پیش از یائسگی بودن
پزشک ممکن است از روشهای مختلفی برای درمان سندرمآشرمن استفاده کند که جدیدترین درمان برای چسبندگی رحم هیستروسکوپی است. در این روش، ابزار نازکی به نام هیستروسکوپ از طریق واژن، دهانه رحم و سپس به داخل رحم هدایت میشود تا بافت اسکار را بهدقت بردارد. یکی از مشکلات رایجی که این روش ایجاد میکند آسیبرساندن به بافت سالم رحم در حین برداشتن بافت اسکار است.
در ادامه روند درمان سندرم آشرمن پس از هیستروسکوپی، ممکن است از درمانهای هورمونی (استروژن) آغاز شود. این روش که خطر ایجاد مجدد بافت اسکار درون بدن را کاهش میدهد با استفاده از یک کاتتر کوچک داخل رحمی انجام میشود که برای چند روز در رحم قرار میگیرد. استروژن به بهبود لایه داخلی رحم کمک میکند و کاتتر بهعنوان یک مانع فیزیکی از چسبیدن دیوارههای قدامی و خلفی رحم به یکدیگر در چند روز پس از جراحی جلوگیری میکند. در صورت قراردادن کاتتر داخل رحمی، آنتیبیوتیکهایی برای جلوگیری از عفونت احتمالی تجویز میشود.
آیا میتوان از سندرمآشرمن پیشگیری کرد؟
همانطور که پیشازاین نیز اشاره شد بافت اسکار مرتبط با سندرم آشرمن ممکن است یکی از عوارض جانبی برخی از روشهای درمانی پزشکی دیگر باشد. در بسیاری از موارد، پیشگیری از این وضعیت ممکن نیست؛ چراکه برای حفظ سلامت فرد لازم است تا برخی از روشهای درمانی انجام شوند. اگر زمینه خانوادگی ابتلا به این سندرم را دارید بهتر است پیش از انجام درمانهای پزشکی این موضوع را با پزشکتان در میان بگذارید تا از میان روشهای درمانی موجود پزشک بهترین و مناسبترین روش را به شما پیشنهاد دهد.
آیا سندرمآشرمن قابل درمان است و بعد از درمان امکان بارداری هست؟
بله. در بسیاری از موارد پس از تشخیص سندرمآشرمن، درمان سندرم آشرمن با جدیدترین متد درمانی روز پزشکی امکانپذیر خواهد بود. پس از درمان سندرمآشرمن شما بهمرور شاهد کاهش علائم آن خواهید بود و پس از آن نیز در طی معاینات پزشکی لازم است تا از عدم تشکیل مجدد بافت اسکار در رحم اطمینان حاصل کنید.
در بسیاری از موارد، بله، ممکن است بتوانید پس از درمان سندرمآشرمن باردار شوید؛ اما لازم است بدانید که درمان ناباروری بسیار چالشبرانگیز بوده و علت آن نیز بهراحتی قابلتشخیص نیست. تنها در صورتی میتوان بارداری شما پس از درمان سندرمآشرمن را تضمین کرد که پزشک علت اصلی ناباروریتان را این سندرم تشخیص داده باشد.
آیا سندرم آشرمن میتواند باعث ناباروری شود؟
دلایل مختلفی برای ناباروری وجود دارد و گاهی ممکن است ترکیبی از عوامل مختلف به طور همزمان باعث آن شوند. اگر پس از ۱۲ ماه تلاش (یا ۶ ماه درصورتیکه بالای ۳۵ سال سن دارید) نتوانید باردار شوید یا بارداری خود را تا زمان زایمان ادامه دهید، پزشک ممکن است آزمایشهای متعددی برای تشخیص ناباروری انجام دهد. در طی این آزمایشها، پزشک ممکن است به وجود بافت اسکار در رحم (سندرم آشرمن) پی ببرد. وجود مقادیر زیاد بافت اسکار در رحم و همچنین عدم درمان سندرم آشرمن میتواند یکی از دلایل ناباروری باشد.
آیا سندرمآشرمن میتواند باعث سقط جنین شود؟
امکان باردارشدن باوجود عدم درمان سندرم آشرمن وجود دارد. این سندرم باعث کاهش فضای داخل رحم میشود و ممکن است در دوران بارداری مشکلاتی ایجاد کند؛ زیرا رحم باید برای رشد جنین گسترش یابد. همچنین اتصال جفت به دیواره رحم نقش بسیار مهمی در رشد جنین دارد.
سندرم آشرمن میتواند عوارضی ایجاد کند که خطر مشکلاتی مانند سقطجنین، مرگ جنین یا جفت سرراهی را در دوران بارداری افزایش دهد. جفت سرراهی شرایطی است که در آن جفت به قسمت پایینی دیواره رحم متصل میشود و دهانه رحم را مسدود میکند؛ بهطوریکه راه خروج جنین از رحم مسدود میشود. این وضعیت معمولاً با خونریزی شدید و زایمان سزارین همراه است.
جمعبندی
سندرم آشرمن یک بیماری قابلدرمان است که در آن بافت اسکار در داخل رحم تشکیل میشود و میتواند باعث مشکلاتی مانند درد لگن، عدم قاعدگی، خونریزیهای غیرطبیعی و حتی ناباروری شود. این عارضه معمولاً پس از جراحیهایی مانند کورتاژ یا سزارین ایجاد میشود.
درمان سندرمآشرمن شامل حذف بافت اسکار از طریق هیستروسکوپی است؛ روشی که با استفاده از ابزاردقیق و دوربین داخل رحم انجام میشود. پس از تشخیص سندرم آشرمن و جراحی، ممکن است از درمانهای هورمونی و کاتتر داخلی استفاده شود تا از تشکیل مجدد بافت اسکار جلوگیری شود و به بهبود پوشش داخلی رحم کمک شود.
دکتر مینو دخت باورساد کریمی، فلوشیپ فوقتخصصی ناباروری و IVF، متخصص زنان و زایمان و عضو مجمع جهانی لاپاراسکوپی زنان (ISGE)، با دانش و تجربه تخصصی خود در درمان انواع مشکلات زنان و همچنین درمانهای پیشرفته ناباروری، IVF و IUI، میتواند در تشخیص و درمان سندرم آشرمن به شما کمک کند. دکتر باورساد کریمی با ارائه بهترین خدمات پزشک به شما عزیزان در تلاش هستند تا جدیدترین درمان برای چسبندگی رحم را به شما ارائه دهند تا در کوتاهترین زمان سلامتی خود را بازیابید. برای دریافت مشاوره و گرفتن نوبت با همکاران ما در مجموعه در ارتباط باشید.